Tỷ lệ người Việt mắc mới đái tháo đường đang tăng rất nhanh, song còn không ít người chủ quan với căn bệnh này.
Nhiều trường hợp tự ý bỏ thuốc dẫn đến nguy cơ xảy ra những biến chứng nguy hiểm, có thể khiến bệnh nhân tàn tật và thậm chí là t.ử v.ong.
Theo bác sĩ Nguyễn Đăng Quân, Phó Trưởng khoa Điều trị tích cực, Bệnh viện Nội tiết trung ương, thời gian qua, cơ sở tiếp nhận nhiều trường hợp bệnh nhân tiểu đường biến chứng áp xe gan.
Áp xe gan do biến chứng đái tháo đường nếu không được phát hiện và điều trị kịp thời sẽ để lại biến chứng nguy hiểm và tỷ lệ t.ử v.ong cao. Do vậy, việc điều trị sớm rất quan trọng để hạn chế nguy cơ t.ử v.ong cho người bệnh.
Ngoài ra, nếu không điều trị theo phác đồ bệnh nhân còn gặp nhiều biến chứng khác như loét bàn chân.
Bác sĩ Nguyễn Ngọc Thiện, Phó Trưởng khoa Chăm sóc bàn chân, Bệnh viện Nội tiết trung ương cho biết, loét bàn chân một trường hợp biến chứng rất nặng của bệnh nhân đái tháo đường do vậy sau phẫu thuật, diễn biến bệnh nhân còn phức tạp như tình trạng n.hiễm t.rùng, nhiễm độc, thiếu m.áu nặng, cơ thể suy kiệt, mỏm cụt có nguy cơ hoại tử khó liền.
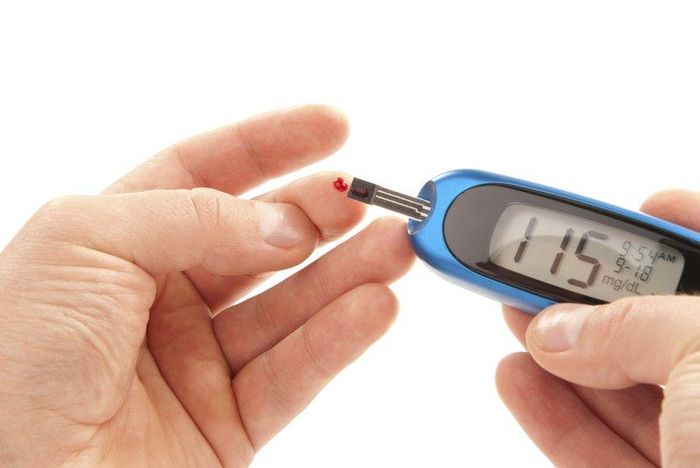
Tỷ lệ người Việt mắc mới đái tháo đường đang tăng rất nhanh, song còn không ít người chủ quan với căn bệnh này.
Bác sĩ Thiện phân tích, người bệnh đái tháo đường dễ bị xơ vữa động mạch, các mạch m.áu bị hẹp hoặc tắc sẽ làm giảm lượng m.áu đến bàn chân làm các vết loét lâu lành.
Đáng chú ý, với người bệnh đái tháo đường, biến chứng loét chân là nguyên nhân hàng đầu gây cắt cụt chi không phải do chấn thương. Đa số người bệnh chỉ đến khám khi bàn chân đã n.hiễm t.rùng nặng hoặc hoại tử lan rộng, khi đó việc cứu bàn chân trở nên vô cùng khó khăn.
Theo số liệu từ Bệnh viện Nội tiết trung ương, 5 – 7% số bệnh nhân đái tháo đường bị biến chứng loét bàn chân. Nguy cơ cắt cụt chân cao gấp 15 – 46 lần so với người không bị bệnh.
Ngoài ra, bệnh nhân còn có khả năng gặp biến chứng xuất huyết võng mạc dẫn tới mù lòa, suy thận, xơ vữa động mạch, cao huyết áp, nhồi m.áu cơ tim, bệnh da liễu, nhiễm toan ceton, bệnh gan mật, trầm cảm…
Đái tháo đường type 1 (hay còn gọi là tiểu đường tuýp 1) là tình trạng bệnh lý xảy ra khi tuyến tụy không sản xuất được hoặc sản xuất rất ít insulin dẫn đến thiếu hụt insulin nội sinh nghiêm trọng.
Bệnh thường được chẩn đoán ở t.rẻ e.m và người trẻ t.uổi. Bệnh có thể khởi phát từ vài tháng t.uổi, độ t.uổi hay gặp nhất là 10-14 t.uổi. Tỷ lệ nam/nữ là tương đương nhau. Đái tháo đường type 1 chiếm khoảng 5-10% trong số người mắc bệnh đái tháo đường.
Nguyên nhân gây ra đái tháo đường tuýp 1 thì đến 95% trường hợp do cơ chế tự miễn và 5% không rõ nguyên nhân. Do hệ miễn dịch tấn công nhầm và phá hủy các tế bào có nhiệm vụ sản xuất insulin ở tuyến tụy.
Một vài yếu tố nguy cơ như nhiễm virus Coxsackie, Rubella, Cytomegalo… hoặc chế độ ăn tiếp xúc sớm với sữa bò cũng có liên quan tới việc khởi phát bệnh.
Một số kháng thể kháng tế bào beta của tụy cũng có thể tìm thấy ở phần lớn bệnh nhân đái tháo đường type 1.
Trước đây nhiều người nhầm lẫn rằng đái tháo đường type 1 là một bệnh lý di truyền, điều này không đúng. Đái tháo đường type 1 không được xếp vào nhóm bệnh rối loạn di truyền.
Tuy nhiên, một người có khả năng mắc bệnh đái tháo đường tuýp 1 cao hơn nếu có người thân trực hệ chẳng hạn như cha mẹ hoặc anh chị em mắc bệnh này.
Do vậy, khi thấy xuất hiện các triệu chứng như: Khát nước, uống nhiều, tiểu nhiều, gầy sút cân, mệt mỏi, mờ mắt, đái dầm mới ở trẻ chưa bị trước đây…, đặc biệt, khi xuất hiện kèm theo một số triệu chứng cảnh báo nguy hiểm của đái tháo đường type 1: Đau bụng, nôn, rối loạn ý thức, thở nhanh sâu, hơi thở có mùi trái cây chín (táo chín…), thì người bệnh phải được đưa ngay tới cơ sở y tế để được khám, chẩn đoán xác định và điều trị một cách kịp thời.
Hiện tại, để điều trị đái tháo đường type 1, việc sử dụng insulin vẫn là bắt buộc. Sử dụng insulin sớm còn giúp bảo tồn chức năng tế bào beta còn sót lại. Kiểm soát đường huyết tốt góp phần giảm các nguy cơ về biến chứng trong lâu dài.
Ngoài ra, chúng ta cũng phải điều chỉnh chế độ ăn và sinh hoạt cho phù hợp cho từng cá thể. Đối với người có chế độ hoạt động thể lực vừa phải nên duy trì khoảng 30-35 kalo/kg/ngày. Cân đối giữa các tỷ lệ Carbonhydrat, protid, lipid giúp kiểm soát đường huyết nhưng cũng đảm bảo về sinh hoạt làm việc cho người bệnh.
Đặc biệt ở t.rẻ e.m, ngoài kiểm soát đường huyết ra còn phải bảo đảm mục tiêu về tăng trưởng và phát triển bình thường của trẻ.
Người bệnh đái tháo đường type 1 nên theo dõi đường huyết tối thiểu 4 lần/ngày để có thể điều chỉnh liều lượng insulin dựa theo đường m.áu tại nhà. Với t.rẻ e.m có thể được thay đổi. Bên cạnh đó, người đái tháo đường type 1 nên thay đổi luân phiên vị trí tiêm cũng như vị trí thử đường huyết để có kết quả tốt nhất.
Hiện nay, có rất nhiều người dân nhầm tưởng rằng đái tháo đường có thể chữa khỏi và tin vào nhiều nội dung quảng cáo không chính xác từ các trang mạng xã hội. Các bác sỹ khẳng định, đến thời điểm hiện tại, chưa có biện pháp dự phòng đặc hiệu cho bệnh đái tháo đường type 1.
Suy thận diễn biến âm thầm, bác sĩ khuyên đừng bỏ qua xét nghiệm vài chục nghìn
Suy thận thường không có triệu chứng rõ rệt nên người trẻ dễ có tâm lý chủ quan, khi phát hiện, bệnh đã ở giai đoạn muộn.
Gần đây, chồng tôi đi kiểm tra sức khỏe bất ngờ với chẩn đoán suy thận giai đoạn cuối không rõ nguyên nhân. Xin bác sĩ tư vấn bệnh suy thận có tầm soát và phát hiện sớm được không? Lê Hoàng Hạnh (Thanh Trì, Hà Nội)
Bác sĩ chuyên khoa II Lê Quang Hải – Trưởng khoa Thận – Tiết niệu – Lọc m.áu, Bệnh viện Đa khoa Nông nghiệp tư vấn:
Việt Nam hiện có hơn 10 triệu người bị bệnh thận mạn tính, mỗi năm có thêm 8.000 ca mắc mới. Tỷ lệ người bệnh chuyển sang suy thận giai đoạn cuối chiếm 0,1% dân số.
Số bệnh nhân trẻ bị suy thận giai đoạn cuối ngày càng tăng do tâm lý chủ quan, ít để ý tới sức khỏe. Lối sống thiếu khoa học là yếu tố tăng các bệnh lý trong đó có suy thận. Nhiều người có dấu hiệu mệt mỏi nhưng không đi khám, đến khi triệu chứng nặng thì thận đã suy, không phục hồi.

Bệnh nhân chạy thận nhân tạo tại Bệnh viện Đa khoa Nông nghiệp. Ảnh: Phương Thúy
Tnh trạng người trẻ tăng huyết áp, đái tháo đường nhưng chưa được chẩn đoán khiến nguy cơ suy thận càng cao hơn. Triệu chứng bệnh trong giai đoạn đầu thường âm thầm, khi biểu hiện rõ ràng thì bệnh đã tiến triển tới giai đoạn cuối, chức năng suy giảm nghiêm trọng.
Khi đi khám sức khỏe tổng quát, mọi người cần kiểm tra chức năng thận qua xét nghiệm nước tiểu để biết nồng độ albumin. Xét nghiệm này chỉ tốn vài chục nghìn đồng.
Người dân không nên chủ quan với các biểu hiện thoáng qua của sức khỏe, cần khám sàng lọc hằng năm, cần biết chỉ số huyết áp, mỡ m.áu, đường huyết và không nên lười làm xét nghiệm nước tiểu.
Với những người có bệnh đái tháo đường, tăng huyết áp cần phải tuân thủ điều trị, tránh biến chứng suy thận. Đối với người bệnh suy thận, chế độ dinh dưỡng hợp lý sẽ giúp kiểm soát tốt huyết áp, cân nặng, cholesterol, hàm lượng đường trong m.áu, làm chậm quá trình tiến triển của bệnh.